Esteroides en Prevención de Edema y Estridor Laríngeo: ¿A quién, cómo y cuándo?
21 de Agosto del 2018. |
Por: Dr. Hector Fernando Hernández Ruíz y Dr. Job Heriberto Rodríguez Guillén.
Una causa frecuente de obstrucción de la vía aérea en los pacientes recientemente extubados es el edema laríngeo, manifestado clínicamente por
estridor, dificultad respiratoria o
ambos.
Bajo la
hipótesis de que el edema causante del estridor es secundario a la inflamación e isquemia producidas por la presión del tubo endotraqueal a la laringe, los esfuerzos para prevenirlo se han enfocado en el empleo
de corticosteroides por sus propiedades antiinflamatorias. Puesto que el estridor se presenta hasta en 37% de los pacientes en la unidad de cuidados intensivos (UCI) y que en un porcentaje variable de ellos (10 a 100%)
será necesario reintubar, aumentando la
estancia hospitalaria y la
morbimortalidad, está claro que se requiere de una intervención profiláctica
(Jaber, et.al. 2009).
Por todo esto, es pertinente revisar la mejor evidencia disponible que sustente el porqué, a quién, cómo y cuándo usar esteroides para la prevenir esta condición.
Evidencia: François 2007 y
Darmon 1992.
Existen pocos ensayos clínicos sobre corticosteroides y edema laríngeo postextubación. Hoy revisaré la metodología de dos de los más grandes y de mejor calidad que existen hasta ahora.
Metodología
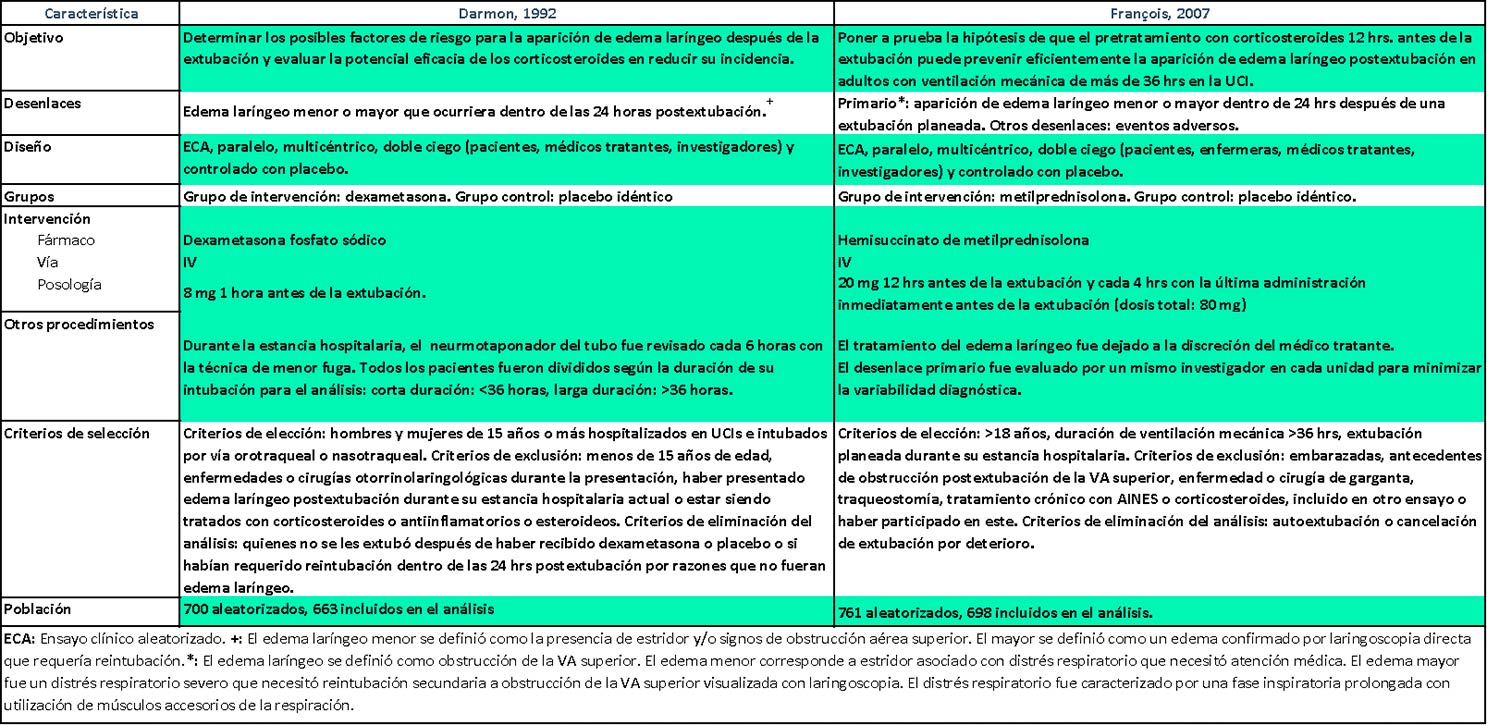
Ambos son ensayos aleatorizados, paralelos, multicéntricos, doble ciego y controlados con placebo. Son también similares en su tamaño de muestra, desenlaces evaluados y objetivos (
Tabla 1). Sin embargo, la diferencia más importante es que Darmon evalúa los efectos de
Dexametasona 1 hora antes de la extubación y François los de
Metilprednisolona 12 horas antes de la extubación en dosis divididas cada 4 horas.
Tabla 1.
Ambos autores proporcionan algunas definiciones. Para Darmon, el
edema menor fue la presencia de estridor y/o signos de obstrucción aérea superior. El
mayor lo definió como aquel confirmado por laringoscopía que requería reintubación (sin decir explícitamente si debía haber manifestaciones clínicas o no). Las definiciones de François son más completas: llamó
edema laríngeo a la presencia de obstrucción de la vía aérea superior, mientras que al
edema menor lo caracterizó como estridor asociado a
distrés respiratorio que necesitó atención médica y al
edema mayor como un
distrés respiratorio severo que necesitó reintubación secundaria a la obstrucción de la vía aérea superior visualizada con laringoscopía. Una fase inspiratoria prolongada con utilización de los músculos accesorios respiratorios fue la definición del distrés respiratorio. Darmon no menciona el tratamiento de quienes desarrollaron edema, a diferencia del trabajo de François, donde la terapéutica fue dejada al criterio del médico tratante.
Resultados
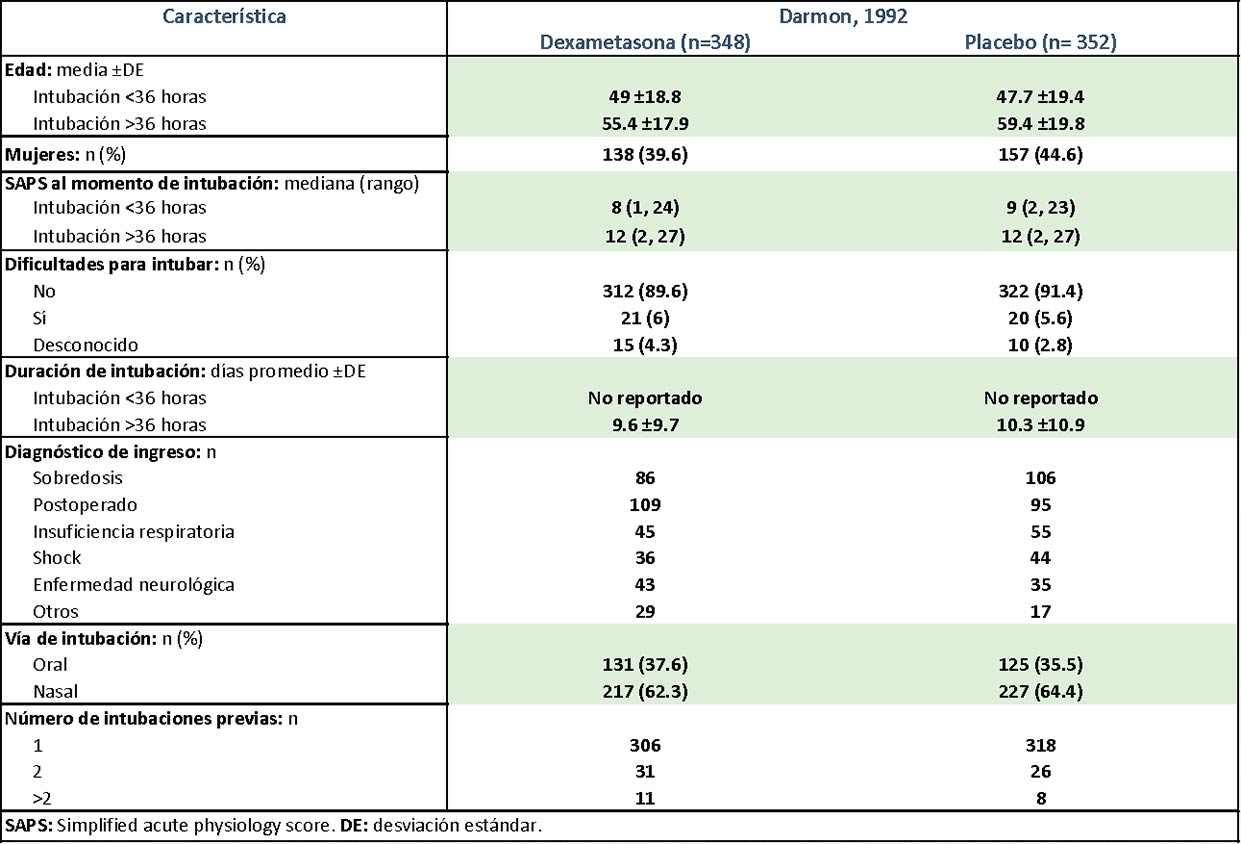
Salvo por una mayor cantidad de mujeres en el grupo placebo que en el de dexametasona, los participantes del trabajo de Darmon fueron similares (
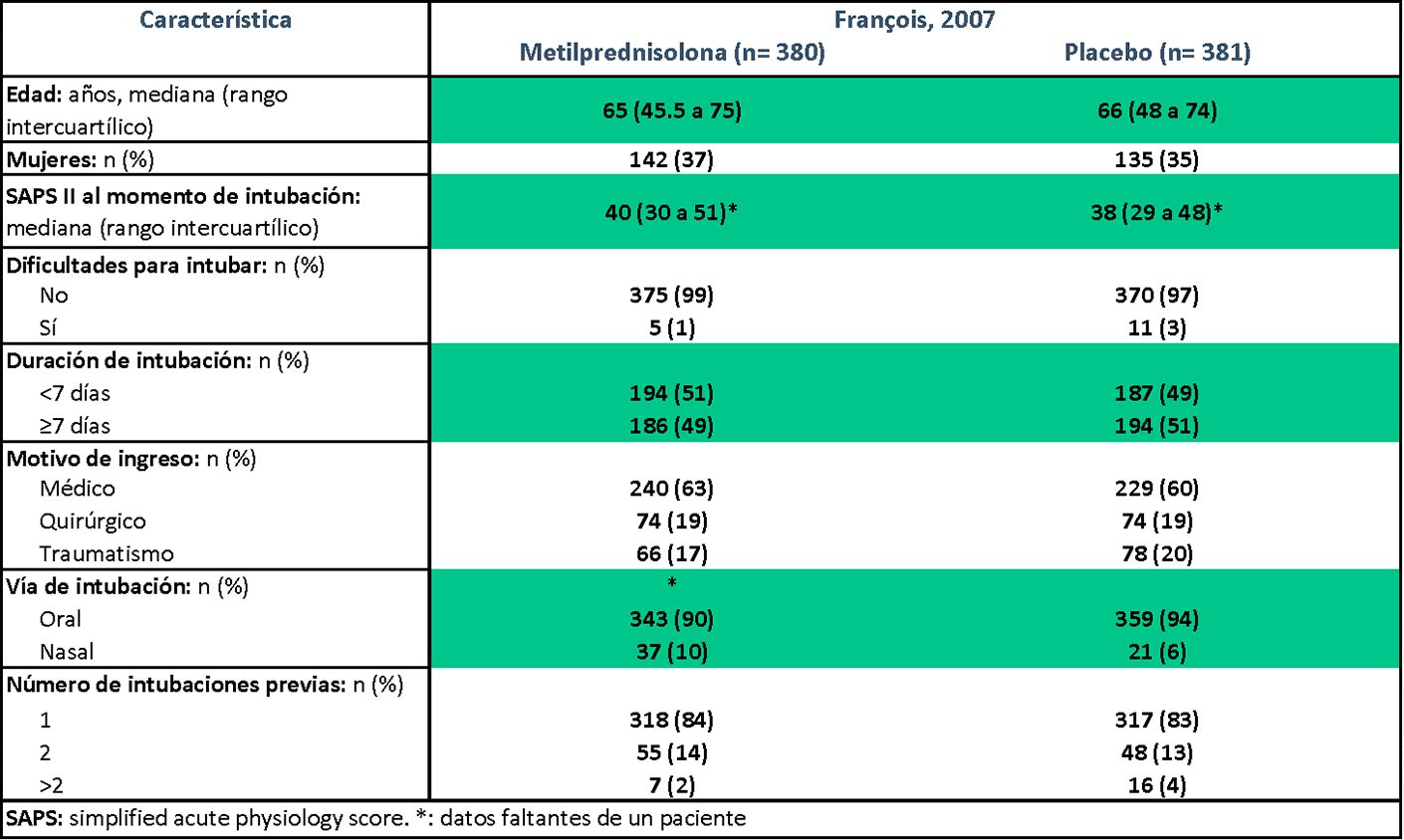
Tabla 2). En el trabajo de François, más pacientes del grupo metilprednisolona fueron intubados vía
nasotraqueal que los del grupo placebo (
Tabla 3).
Tabla 2.
Tabla 3.
Darmon encontró que más pacientes del grupo placebo
desarrollaron edema (4.8%) que los del grupo dexametasona (3.1%). Las
reintubaciones fueron menos frecuentes en el grupo dexametasona que en el placebo (18.1% y 29.4%, respectivamente;
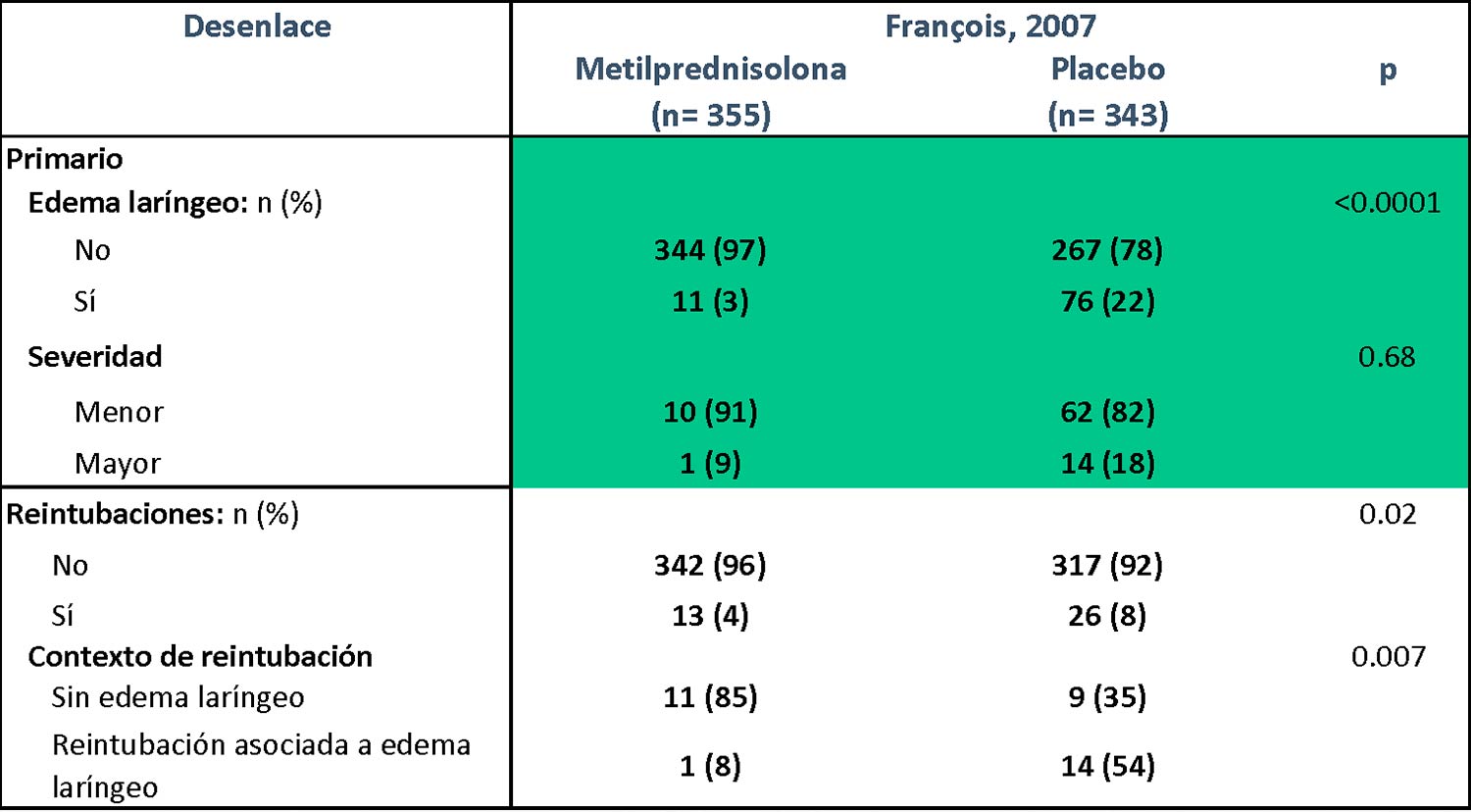
Tabla 4). François reporta que 3% de los que recibieron metilprednisolona
desarrollaron edema, contra 22% del grupo placebo. El edema mayor se presentó (y por lo tanto requirió
reintubación) en 9% del grupo metilprednisolona y en 18% de los del grupo placebo (
Tabla 5).
Tabla 4.
Tabla 5.
El estudio de Darmon reporta que el
principal factor de riesgo para presentar edema laríngeo fue una intubación mayor de 36 horas (7.2% vs. 0.9% en las intubaciones de menos de 36 horas; p < 0.001). Además, ningún paciente con intubación < 36 horas requirió reintubación. El género femenino fue el segundo factor de riesgo, 70% de quienes tuvieron edema laríngeo eran mujeres (p < 0.05). En el estudio de François, el género femenino (Hazard Ratio [HR] 2.02, IC 95% 1.31 a 3.11), el traumatismo como motivo de ingreso a la UCI (2.12, 1.29 a 3.49), la duración de intubación < 7 días (1.77, 1.15 a 2.73) y la razón entre altura/diámetro de tubo (0.97, 0.96 a 0.99) fueron los factores relacionados.
Revisión
La calidad metodológica de ambos ensayos es satisfactoria. Darmon tiene algunas limitaciones en cuanto a la ambigüedad de sus definiciones operacionales; de hecho, en el título del artículo menciona que su población se restringe a adultos, pero sus criterios de selección permitían incluir a adolescentes de más de 15 años.
Un detalle sumamente importante que se debe tomar en cuenta al evaluar la calidad de los ensayos sobre estridor postextubación es que el desenlace principal es subjetivo y por ello deben de tomarse medidas para evitar un sesgo de clasificación diferencial. En ambos estudios se procuró que un mismo investigador determinara la presencia o ausencia del estridor, aunque sólo el estudio de François menciona que esto ocurrió así en todos los centros del estudio.
La aleatorización, cegamiento, el ocultamiento de la asignación de la intervención y el seguimiento fueron satisfactorios.
François no obtuvo resultados estadísticamente significativos sobre la severidad del edema (mayor o menor); la mayoría del resto de sus resultados sí lo fueron. Darmon, en cambio, no halló resultados estadísticamente significativos. Siguiendo el artículo clásico de
Altman y Bland, la ausencia de evidencia no es evidencia de ausencia; esto quiere decir que la falta de significancia puede estar condicionada por el bajo número de eventos presentados y el tamaño de muestra.
¿Qué dice el resto de la evidencia?
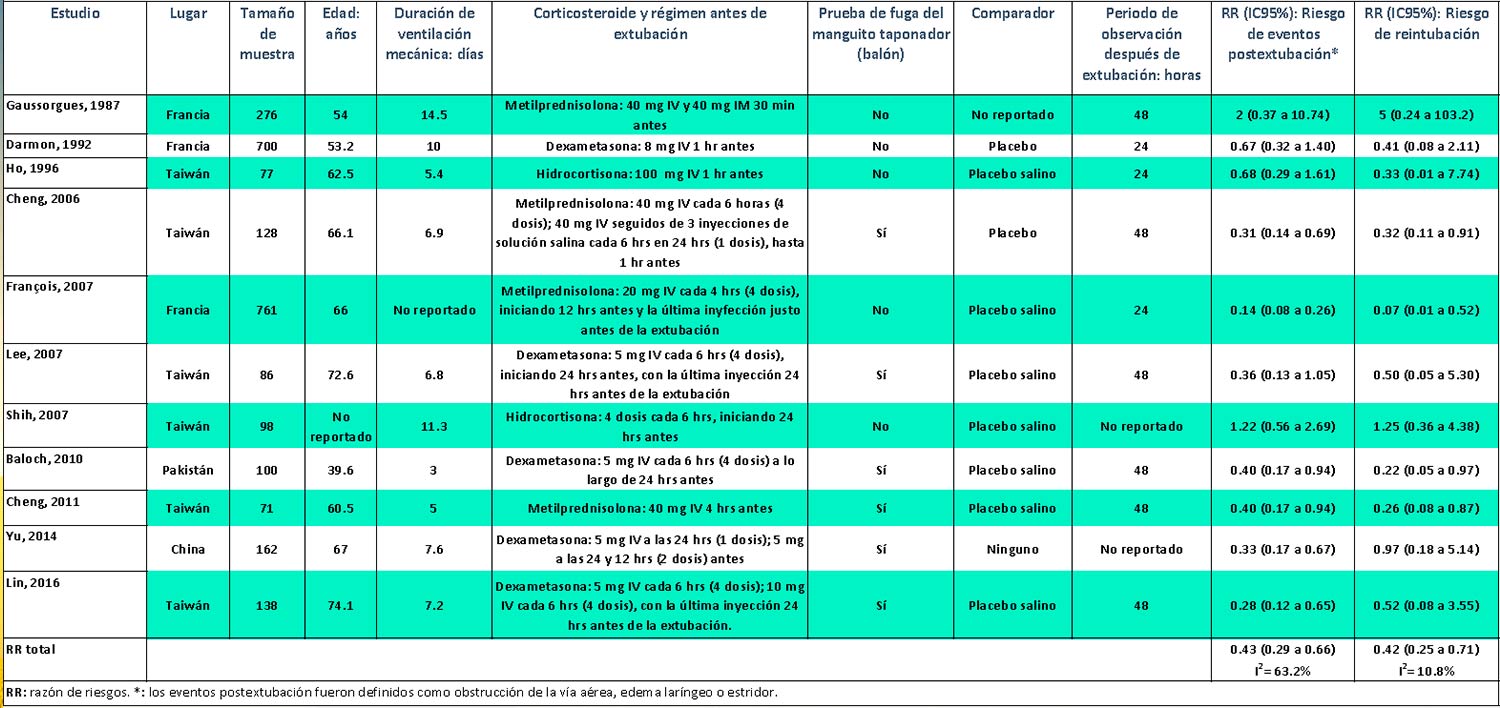
En 2017 fue publicada una revisión sistemática en
CHEST (
Kuriyama, et.al. 2017). Se incluyeron 11 ensayos. 5 utilizaron
dexametasona, 4
metilprednisolona y 2
hidrocortisona. 2 fueron considerados con un riesgo general de sesgos bajo (
François 2007 y
Lee 2007). En la revisión, el uso de corticosteroides
redujo el riesgo de eventos postextubación (obstrucción de la vía aérea superior, edema laríngeo o estridor) en 60% y el riesgo de reintubación en 58% (
Tabla 6).
Tabla 6.
En el metaanálisis se dividieron a los estudios en dos: un grupo en el que los ensayos seleccionaron
sujetos de alto riesgo, determinado mediante la prueba de fuga del manguito taponador (cuff) y otro grupo de ensayos con
pacientes no seleccionados. La razón de riesgos (RR) para eventos postextubación en el grupo de pacientes de alto riesgo fue de 0.34 (IC 95% 0.24 a 0.48), mientras que en el grupo de no seleccionados esta asociación no fue significativa (RR 0.62, IC95% 0.24 a 1.61). Respecto a la reintubación, la RR del grupo de alto riesgo fue de 0.35 (IC95% 0.20 a 0.64) y 0.53 (IC95% 0.15 a 1.89) en el grupo de no seleccionados.
Los eventos adversos fueron infrecuentes. En ningún ensayo ocurrió hemorragia o hiperglucemia y solo un paciente presentó una infección.
Discusión
Considerando la evidencia, quedan pocas dudas sobre la efectividad de los corticosteroides. Sin embargo, aún hay preguntas por responder: ¿cuál corticosteroide ha de utilizarse?, ¿en qué momento y cuántas veces?, ¿en qué cantidad?, ¿a quiénes se les ha de administrar?
Es importante conocer los factores de riesgo basales (género femenino, duración prolongada de la intubación, tubo endotraqueal grande, traumatismo como motivo de ingreso), pero ante todo hay que considerar que la variable que más influyó en el riesgo de desarrollar edema, estridor o reintubación fue el
volumen de fuga. Por lo tanto, es más importante la prueba de fuga que conocer el tipo de corticosteroide (
figura 1). No obstante, el uso de hidrocortisona no debe de priorizarse, puesto que es el corticosteroide menos estudiado y los trabajos que lo han evaluado son de mala calidad. Al elegir entre metilprednisolona o dexametasona, se debe recordar que ambas parecen dar resultados similares.
Figura 1: Test de fuga. Vt, volumen tidal.
En cuanto al número de dosis, una revisión del 2011 encontró que las dosis múltiples 12 a 24 horas antes de la extubación tienen mejores resultados que las dosis
únicas (
Khemani, et.al. 2009). La recomendación actual de la ATS/ACCP es administrar el fármaco al menos 4 horas antes de extubar (
Girard, et.al. 2017). Sin embargo, esta guía fue publicada antes de la revisión sistemática de CHEST, la cual no halló que el tiempo desde la primera dosis hasta la extubación modificara la aparición de edema.
El tiempo de administración debe considerar que los mejores resultados se han encontrado cuando se inicia 12 a 24 horas antes. Autores como Hyzy R sugieren el empleo de metilprednisolona 20 mg cada cuatro horas para un total de 4 dosis antes de la extubación, esquema que cumple con las recomendaciones antes mencionadas (
Hyzy, el.al. 2009). Sin embargo, se requieren estudios que evalúen el régimen óptimo.
Conclusión
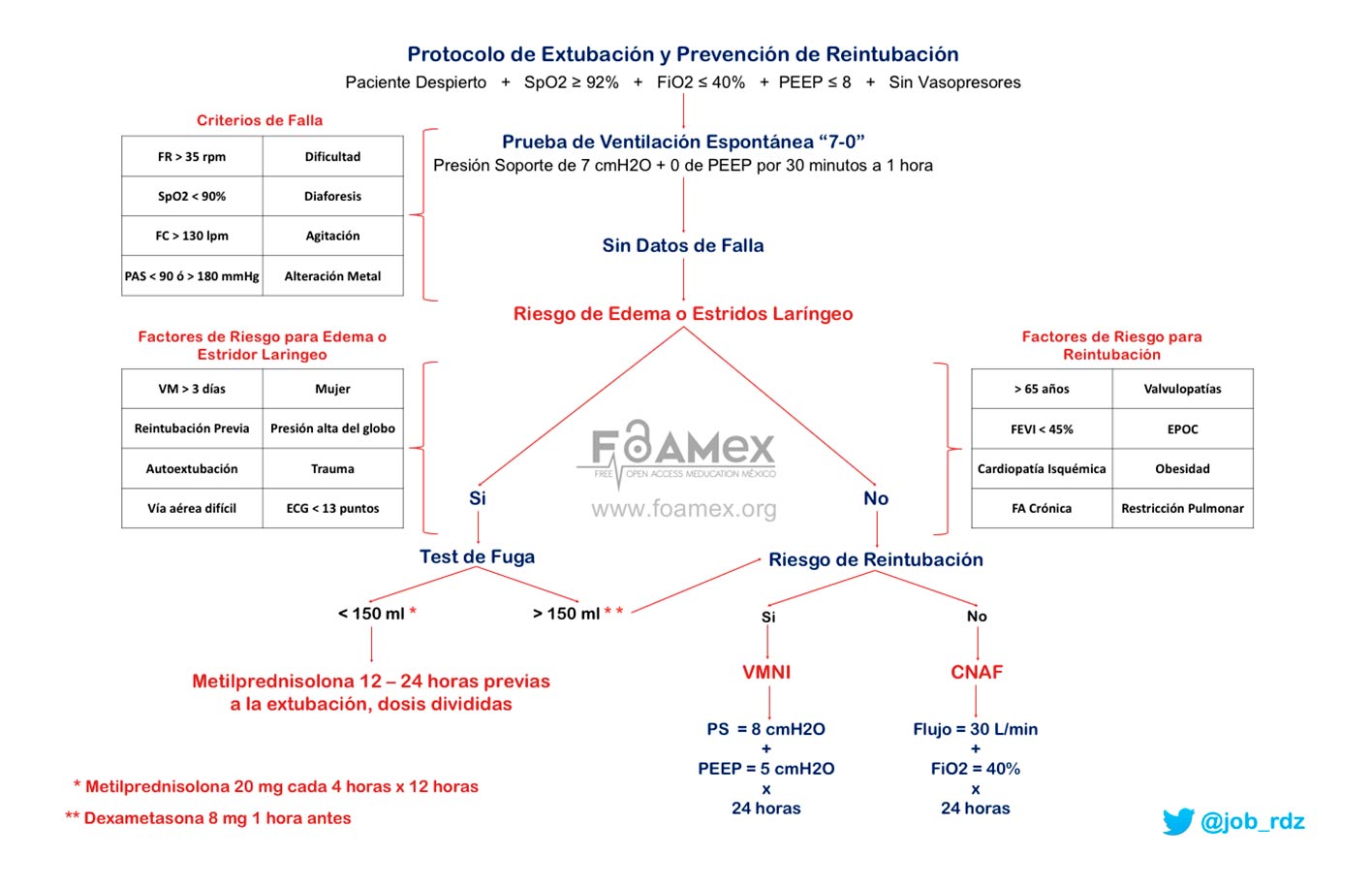
Actualmente no se cuenta con una prueba confiable para la identificación de pacientes de alto riesgo para desarrollar edema y estridor laringeo. Por lo tanto, la decisión de iniciar corticosteroides debe tomarse de forma individual sobre la base del resultado de la prueba de fuga del neumotaponador y factores de riesgo relacionados (
Figura 2). En presencia de insuficiencia respiratoria, la reintubación debe realizarse sin demora.
Figura 2: Protocolo de extubación y prevención de reintubación. SpO2, Saturación de oxígeno; FiO2, fracción inspirada de oxígeno; PEEP, presión positiva al final de la espiración; FR, frecuencia respiratoria; FC, frecuencia cardíaca; PAS, presión arterial sistólica; VM, ventilación mecánica; ECG, escala de coma de Glasgow; FEVI, fracción de expulsión del ventrículo izquierdo; EPOC, enfermedad pulmonar obstructiva crónica; PS, presión soporte; VMNI, ventilación mecánica no invasiva; CNAF, cánulas nasales de alto flujo; FA, fibrilación auricular.
COMPARTE ESTE ARTÍCULO: